本報記者 朱文青
編者按:《科學生活家》是長沙市科協聯合長沙晚報連續開辦多年的品牌欄目,已經發表近400期,主要針對市民衣食住行、健康、新興科技等方面的疑點和困惑,邀請專家解疑答惑,去偽存真、指導生活。(《科學生活家》欄目郵箱:[email protected])
我院自2019年以來,與專欄密切合作,推薦各科室專家對市民來信、提問進行科學嚴謹、生動接地氣的解答,獲市民點贊。
NO.1 夫妻體檢均發現幽門螺桿菌感染,
“這種情況會致癌嗎?需治療嗎?”
日前,市民鄭女士給長沙晚報“科學生活家”欄目郵箱來信說,自己和丈夫體檢,都查出胃幽門螺桿菌陽性,家人和朋友中有些說這種感染情況很常見,只要沒有癥狀,就沒必要接受治療;但也有人說幽門螺桿菌感染有癌變風險。她想知道這種情況究竟需不需要接受治療?真的會導致癌變嗎?
——我院消化內科主管護師張玲受欄目邀請熱心解答。
張玲介紹,幽門螺桿菌,生存于胃部及十二指腸,它會引起胃黏膜輕微的慢性發炎,甚至導致胃及十二指腸潰瘍與胃癌。感染幽門螺旋桿菌后大多數患者表現隱匿,無細菌感染的全身癥狀,也常無胃炎的急性期癥狀。臨床上患者往往以慢性胃炎、消化性潰瘍等表現就診,未治療或未徹底治療,進而發展為慢性胃炎,癥狀可表現為腹痛、腹脹、晨起惡心、反酸、噯氣、饑餓感,重者出現嘔吐等。
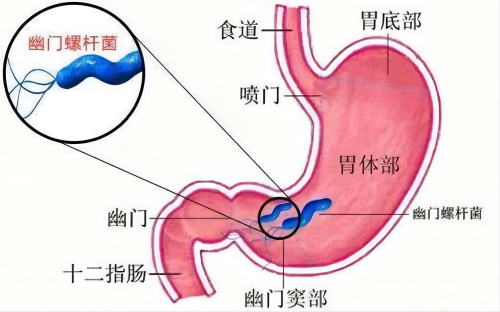
“大部分人感染幽門螺桿菌并沒有特別明顯的癥狀,因此一般都是通過體檢發現。很多人認為沒有癥狀問題不大,就忽視了醫生的提醒,沒有盡早治療。但是幽門螺桿菌這種致病菌,很容易誘發胃腸疾病的發生,因此,幽門螺桿菌應進行全民普查,特別是接受過胃部手術、有過胃病或親屬中有過胃癌的人應進行幽門螺桿菌的檢查,并對感染者進行積極的殺菌治療。”張玲強調。
事實上,不少企事業單位職員每年體檢時都會有該項檢查,叫做碳-13呼氣試驗,即體檢中用力吹氣再對呼出氣體進行檢測。但很多人并不知道它的重要性。呼氣試驗是目前公認的診斷幽門螺旋桿菌感染及評估其治療效果的良好手段。發現幽門螺旋桿菌感染并進行根治,不但可以有力促進消化性潰瘍的愈合,更降低了胃癌發生的風險。
幽門螺旋桿菌病如何預防?張玲建議,在日常生活中,盡量做到吃飯定時定量,進食易消化、細軟食物,忌辛辣食物和生冷食物。同時要養成良好的衛生習慣,幽門螺桿菌傳染力強,可通過手、不潔食物、餐具、糞便等途徑傳染。日常生活中預防感染的有效方法有蔬菜瓜果應洗凈,切生食和熟食的刀具和砧板應分開;經常洗手、不共用餐具、提倡分盤、使用公筷公勺。
NO.2體檢查出肺部有結節,
“我是不是患癌了?”
近期,我院胸心外科門診接待了不少因單位體檢查出肺部有結節的市民。家住天心區的李阿姨也是體檢查出有肺部結節,經過抗炎等治療后,肺部小結節無明顯好轉,門診醫師仔細查看CT情況后,建議李阿姨進行手術治療。
“我不抽煙不喝酒,為什么肺部會長出結節?這種結節會不會是癌癥,需要手術治療嗎?”為此,李阿姨向長沙晚報“科學生活家”欄目熱線96333來電咨詢。
——我院胸心外科主任、主任醫師袁躍西受欄目邀請熱心解答。
袁躍西解釋,肺結節的形成原因很多,比如吸煙、大氣污染、烹飪油煙、職業接觸、飲食因素、基因變異等。“隨著低劑量螺旋CT的普及推廣,肺部影像學診斷的結果越來越清晰和精確,所以體檢后發現肺部小結節的人群也有所增加。”袁躍西表示,市民朋友不必將肺部結節和肺癌劃等號,肺部結節有良性和惡性之分,專家會通過影像資料進行初步鑒別。
如何分辨肺部結節的良性與惡性?袁躍西介紹,惡性肺部結節的邊緣會有些“毛刺”,邊界模糊不清;而良性肺部結節比較圓,邊界清楚,有時可以看到鈣化的征象。除此之外,還可以抽血做腫瘤標志物的檢測以及腫瘤外周血循環細胞的檢測,來進一步判斷肺小結節的良惡性。“不過,現在并沒有肺部結節良惡性鑒別的‘金標準’,就算精確程度較高的PET-CT,仍然有假陽性或者假陰性的可能。”
那么發現了肺部結節,到底是選擇手術還是繼續觀察?袁躍西繼續分析,出現以下情況建議手術治療:固體結節直徑大于1cm,影像學有高度腫瘤可疑性;直徑大于0.6cm以上的混合型毛玻璃結節,且實性成分大于50%;半年內結節直徑增大超過20%;大于0.8cm的肺小結節位于肺葉邊緣,方便局部切除;單側或者雙肺多發結節,較大者直徑超過0.8cm,需要手術明確病變性質;大于0.6cm的肺小結節,有可疑的分子生物學證據,比如外周血腫瘤循環細胞(CDC)大于10,腫瘤標志物超過正常上限5倍以上,或者液體基因檢測有明確的驅動基因突變;觀察期間,患者因精神緊張而出現焦慮,失眠等癥狀。
對于肺小結節為鈣化結節,且無明顯自覺癥狀;小于0.5cm的純毛玻璃結節,經一年以上觀察期無明顯變化;小于1cm的固體結節,影像學上表現為邊界非常光滑類圓形結節;不愿意手術治療,只接受隨訪等情況,建議繼續觀察。“觀察期不要因為有肺小結節讓自己過度焦慮、精神緊張,應放寬心態,重視定期復查即可。”袁躍西提醒。
NO.3吃剩飯剩菜不會致癌,
“這是謠言嗎?真相到底是什么?”
日前,有一篇網絡文章稱“吃剩飯剩菜容易致癌是謠言,剩菜中的亞硝酸鹽不足以致癌”。市民吳先生在朋友圈看到了這一消息,與他之前的認知有一定差距。于是,他向長沙晚報“科學生活家”欄目郵箱寫信詢問,真相到底是什么?難道吃剩飯剩菜還有講究嗎?
——我院消化內科副主任醫師易艷容受欄目邀請熱心解答。

易艷容表示,具體情況具體分析,從食品衛生的角度來說,不僅要看剩飯剩菜隔了多長時間,更要看剩下的是什么菜,怎么剩的以及保存的條件。易艷容解釋,飯菜接觸空氣中的細菌后,會滋生細菌,時間越久細菌產生越多,細菌可以產生很多毒素,直接食用可出現腹瀉、嘔吐、腹痛、發熱等急性胃腸炎表現,甚至可能出現食物中毒。這種現象在炎熱的夏天、高溫情況下更常見。“有些人可能會說,充分加熱,細菌殺滅了不就可以吃了嘛。在一般情況下,通過高溫加熱,幾分鐘可殺滅某些細菌、病毒,但是對于食物中細菌釋放的有些化學性毒素來說,加熱不僅不能把毒素破壞掉,有時反而會使其濃度增大,危害更大。”易艷容提醒,剩飯剩菜放久了,其中的部分營養成分流失,同時細菌也會將食物中的碳水化合物、蛋白質、脂肪等進行分解,如果常常食用剩菜剩飯會導致營養不良。
此外,人們更擔心食用剩飯剩菜會不會得嚴重疾病,如癌癥,這其實是有科學依據的。食物中含有不同程度的硝酸鹽,硝酸鹽是無毒的,但蔬菜在存放、烹飪過程中,硝酸鹽會被細菌還原成有毒的亞硝酸鹽,剩飯剩菜中的細菌多了,自然產生的亞硝酸鹽就多了,尤其是隔夜的剩菜,含有較高的亞硝酸鹽,其在胃酸等環境下發生反應,生成強致癌物亞硝胺,是發生癌癥的主要原因。
“從健康和食品安全角度出發,最好不要吃剩飯剩菜,吃多少做多少。但是節約是中華傳統美德,有時逢年過節做了很多豐盛的飯菜,剩下的飯菜倒掉覺得可惜,這時學會合理儲存也能降低風險。”易艷容建議,儲存剩菜可放入干凈的保鮮盒中,待溫度涼后將剩菜放入冰箱保存,冷藏溫度4~7℃,能有效抑制細菌滋生,當然剩的時間也不能太長。對于涼拌菜及葉菜類建議不存放,或存放時間不超過4小時;炒菜建議存放不要超過12小時,且吃之前一定要徹底加熱;燉菜雖殺菌徹底,但存放時間不宜超24小時,再食用時,需充分加熱。