
6歲的東東(化名)來自邵陽,自出生后生長發育就落后于同齡孩子,今年到了讀書的年齡了,卻還說不出完整的句子,只能說簡單的幾個字。一個月前,東東突然出現反復嘔吐、呼吸困難、尿失禁,緊急送醫后被診斷為“顱中窩巨大占位”,一個約52X46mm的腫瘤正是導致孩子病情的元兇。
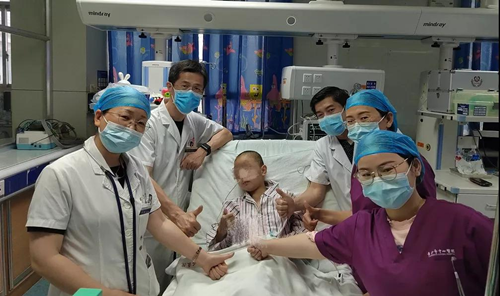
據東東媽媽介紹,東東出生后語言能力明顯落后于同齡孩子,直到6歲了都只能簡單的說幾個字,說不出完整的一句話,家人一直覺得男孩子語言發育遲一些沒關系,并沒有引起重視,也沒有到醫院檢查。1個月前,孩子出現不明原因的反復嘔吐,進食后更加嚴重,隨后出現呼吸困難、多飲、多尿、排尿不能自控,精神也越來越差,到當地醫院就診后因病情嚴重隨即轉診到我院兒科就診。
兒童重癥醫學科副主任醫師劉曉燕接診后向東東媽媽詳細了解了病情,然后仔細的為孩子進行了體格檢查,發現除了媽媽描述的異常外,東東還存在聲音低沉、喉結突出、外生殖器及陰毛等第二性征發育。憑借多年豐富的臨床經驗,劉曉燕初步判斷是中樞問題,馬上完善頭部CT,結果證實了三腦室巨大占位(最大斷面約52X46mm),考慮到東東之前的臨床癥狀都是占位壓迫鄰近腦組織所致,手術迫在眉睫。
孩子收住院后,兒童重癥醫學科李嘉主任迅速組織了兒科醫護團隊和小兒神經外科團隊,共同商討患兒的治療方案。因腫瘤巨大,緊鄰下丘腦、垂體、腦干等生命中樞,術中及術后并發癥多,治療管理難度大,但不做手術孩子同樣面臨腦疝的危險。通過與家屬充分溝通后,多學科團隊制定了一套嚴密有效的手術及術后治療方案。8月10日,在神經外科副主任、主任醫師樊天禹主任醫師及符星主治醫師安排下,行開顱顱內占位病變切除術,手術歷經9小時,成功完成顯微鏡下腫瘤全切,術中未發生任何神經血管損傷,孩子術后轉入兒童重癥監護治療。
手術前后
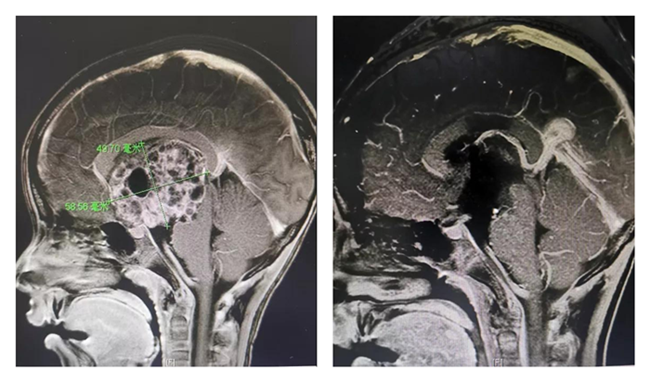
左圖為術前,右圖為術后
腫瘤是切除了,病理切片回報結果也證實是良性畸胎瘤,但術后的管理依然任重道遠。由于術后腫瘤壓迫解除,難以避免的并發癥出現了:神經內分泌功能紊亂加重,出現尿崩,循環血量不足,嚴重電解質紊亂,稍不注意就可能導致生命危險,甚至留下嚴重神經系統后遺癥。面對挑戰,李嘉主任帶領兒童重癥醫學科醫護團隊,聯合神經外科、內分泌科、康復科、高壓氧科等多學科合作團隊對患兒進行嚴密監護和精細化管理。面對中樞性神經內分泌紊亂這個非常棘手的問題,兒科醫護人員時時刻刻派專人守在患兒身邊,監測心率、血壓、中心靜脈壓、尿量及電解質等,最危險時甚至一個小時就要調整用藥。經過2周夜以繼日的治療,患兒生命體征逐漸趨于穩定,各項指標也恢復正常。每天交接班時,大家第一件事就是走到孩子床旁叫他的名字,雖然當時的東東意識不清,但醫生護士們依然每天堅持用溫暖的語言,鼓勵他一定要加油,一定要好起來。慢慢的,小東東從一開始的昏迷不醒,到漸漸開始出現了皺眉、咧嘴、揮手、哭泣或微笑,最后慢慢的睜開了雙眼,每天都期盼的尋找著護士小姐姐們的笑臉和聲音,護士小姐姐們還自掏腰包給他送了他最喜歡的小汽車玩具。接下來東東肢體運動逐漸恢復,笑容越來越多,和醫護人員簡單的交流也漸漸頻繁,家屬緊張的心隨著開始慢慢放松下來,內心充滿了對醫護人員的感激。9月2日,術后27天,東東順利轉出兒童重癥監護室,臨走之前,他挨個擁抱了在場的每一位醫護人員,眼睛里流露出不舍。
醫生提醒,神經外科符星主治醫師介紹,兒童顱內腫瘤的患病率僅次于白血病,位居兒童期腫瘤的第二位。5-8歲為好發年齡段,且男孩的發病率稍高于女孩。因顱內腫瘤的發病原因不明確,預防無從下手;家長不了解其癥狀,易導致患兒延誤診治,從而喪失最佳治療時機。
兒童顱內腫瘤臨床表現不典型,最常見的癥狀為嘔吐,部分孩子嘔吐的同時可能伴有腹痛,易被誤診為胃腸道疾病。年長患兒可訴有頭痛,嬰幼兒則表現為用手抓頭或者擊打頭部等。另外根據顱內腫瘤的大小及占位部位,可表現為步態不穩、言語退步、頭顱增大、雙眼內斜、生長發育遲緩或加速、性早熟、多飲多尿、異常哭吵、抽搐、共濟失調、肢體乏力等。
神經外科符星主治醫師提醒,家長如果發現孩子有類似上述異常表現,應及時就診,早發現、早診斷、早治療,避免喪失最佳治療時機而對患兒及家庭造成嚴重后果。
兒科 神經外科

醫德醫風和醫藥領域腐敗問題集中整治舉報:
一、電話:0731-85667861
二、電子郵箱:[email protected]
三、信息平臺:長沙市中心醫院官網
四、郵寄地址:長沙市韶山南路161號長沙市中心醫院安全辦,郵編:410004
五、來訪接待:長沙市中心醫院安全辦辦公室